

作為消化科醫(yī)生,日常門診中總能遇到被便秘困擾的患者——有人3天沒排便就焦慮不已,有人依賴瀉藥卻越用越不管用,還有人覺得“便秘不是病”硬扛著。其實,便秘不僅影響生活質(zhì)量,長期忽視還可能誘發(fā)腸道問題。我國慢性便秘患病率為4%~10%,女性、高齡人群發(fā)病率更高。便秘嚴重影響了患者的生活質(zhì)量,造成較大的心理和經(jīng)濟負擔(dān)。今天就用通俗的語言,幫大家理清便秘的關(guān)鍵問題。


什么情況才算便秘

不是“一天沒排便”就是便秘!醫(yī)學(xué)上判斷便秘,主要看以下2個核心,且癥狀持續(xù)超過6個月就是“慢性便秘”:
◆排便次數(shù)少:每周排便少于3次;
◆排便過程“費勁”:比如排便時需要用力、大便干硬成球狀、感覺排便排不干凈,甚至需要用手輔助。
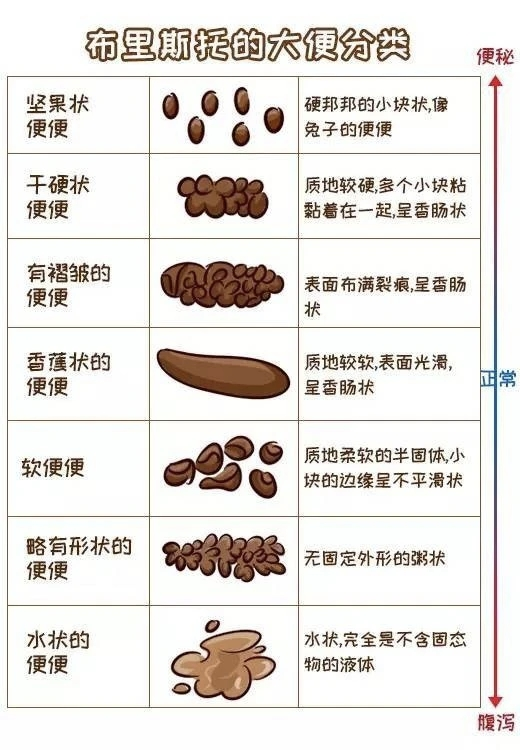
布里斯托糞便分型量表是評估糞便性狀的一種直觀輔助工具,糞便干硬指布里斯托糞便量表中的1型和2型糞便,且發(fā)生在25%的糞便中。

為什么會便秘
很多人覺得便秘是“上火”,其實背后原因很復(fù)雜,主要分兩類:
◆功能性便秘(占80%以上):腸道本身沒病變,多和生活習(xí)慣有關(guān)。比如:吃太少膳食纖維(蔬菜、全谷物吃得不夠);喝水少,大便在腸道里變干變硬;久坐不動,腸道蠕動變慢(尤其上班族、老年人);憋便:有便意時沒時間去,長期下來腸道“敏感度下降”,想排也排不出;壓力大、焦慮:情緒會直接影響腸道功能,比如“緊張到?jīng)]胃口,也沒便意”。
◆器質(zhì)性便秘(需警惕):由疾病引起,比如腸道腫瘤、腸腔狹窄、直腸前突、腸粘連、甲狀腺功能減退、糖尿病等。這類便秘通常會伴隨其他癥狀,比如體重明顯下降、便血、腹痛、腹部包塊等,需要及時就醫(yī)檢查。



正確應(yīng)對,別再依賴瀉藥
大部分功能性便秘,通過調(diào)整生活習(xí)慣就能改善,關(guān)鍵是“堅持”:
◆吃對:給腸道“添動力”
多吃膳食纖維:每天保證20~35克,比如燕麥、糙米、芹菜、蘋果(帶皮吃)、火龍果、西梅等;
多喝水:每天喝1500-2000毫升溫水,別等渴了再喝,膳食纖維需要水才能膨脹,幫助軟化大便。
◆動起來:讓腸道“動起來”
每天至少30分鐘中等強度運動,比如快走、慢跑、瑜伽、打太極;
久坐人群每小時起身活動5分鐘,比如繞著桌子走一圈,促進腸道蠕動。
◆養(yǎng)成規(guī)律排便習(xí)慣
固定排便時間:比如晨起或餐后(這兩個時間段腸道蠕動最活躍),即使沒便意也蹲5~10分鐘,讓身體形成“條件反射”;
排便時不玩手機不看報紙:注意力分散會延長排便時間,增加痔瘡風(fēng)險。
◆用藥:別盲目,遵醫(yī)囑
不建議長期用“刺激性瀉藥”(如番瀉葉、大黃、蘆薈),長期用會讓腸道依賴,甚至損傷腸道神經(jīng)及黏膜,導(dǎo)致結(jié)腸黑變病;
若調(diào)整習(xí)慣后無效,可在醫(yī)生指導(dǎo)下用“溫和型瀉藥”,比如乳果糖、聚乙二醇等,這類藥安全性高,適合長期使用;也可以嘗試口服益生菌藥物。

切勿自行網(wǎng)購“通便產(chǎn)品”,很多產(chǎn)品含不明成分,可能有副作用。
◆心態(tài):不要過分焦慮,保持良好的心態(tài);合并精神心理癥狀的患者需要進行心理評估,并予以相應(yīng)的治療。
◆外科手術(shù):內(nèi)科保守?zé)o效,可考慮手術(shù)治療;但需注意,真正需要外科手術(shù)干預(yù)的便秘患者尚屬極少數(shù),必須嚴格掌握手術(shù)適應(yīng)癥。

什么情況必須就醫(yī)

如果便秘伴隨以下癥狀,別拖延,盡快去消化科就診:
1.排便習(xí)慣突然改變,比如從每天排便變成每周2次,且持續(xù)超過1個月;
2.大便帶血(鮮紅或黑色)、大便形狀變細(像鉛筆);
3.伴隨腹痛、腹脹,且疼痛不規(guī)律;
4.短期內(nèi)體重明顯下降(1個月降5公斤以上)。
5.老年患者,尤其是患有心腦血管疾病,用力排便時會增加心腦血管疾病的風(fēng)險。

便秘是“慢問題”,改善需要時間,別追求“立竿見影”。如果自己調(diào)整后沒效果,及時找消化科醫(yī)生幫忙,明確原因才能精準解決。畢竟,腸道通暢了,身體才會更輕松!


END


供稿 | 消化內(nèi)科三病區(qū) 王榮希
編輯 | 魏馨
初審 | 張暉
復(fù)審 | 李偉琳
終審 | 崔建國
(部分圖片來源于網(wǎng)絡(luò),如有侵權(quán)請告知刪除)






